患者さんや
ご家族の生活に配慮し
身近な専門医療を提供します

平針駅から
徒歩4分

駐車場
16台完備

発熱や風邪症状にてクリニックへの受診を希望される方は、
必ず事前にお電話ください。
当院は、糖尿病を含めた慢性疾患の診療を中心とする内科クリニックです。
糖尿病や高血圧症などの慢性疾患をお持ちの患者さんは、新型コロナウイルス感染症にかかると、重症化しやすいことが報告されています。
重症化リスクの高い患者さんの診療を安全に継続するため、発熱やせき・のどの痛みなど風邪症状で受診頂く際は、必ず事前にお電話にてご相談ください。
円滑な診療継続のため、電話受付は午前診療:11時、午後診療:18時までで受付終了とさせていただきます。
お電話にて事前に症状など問診させていただいた上で、対面診療を行う場合は午前・午後通常診療終了後の時間帯(午前12時30分頃~、午後19時頃~)をご案内させていただきます。院内感染を防ぐため、車内など、院外での診療が中心になることについて、ご理解・ご協力のほど、お願い申し上げます。
なおPCR検査含めて新型コロナウイルスに関する検査は現在当院では行っておりません。
ご不便をお願いして大変恐縮に存じますが、重症化リスクの高い慢性疾患の患者さんが安心して治療を続けられるよう、皆さんのご協力をよろしくお願い致します。
当院は16歳以上を診療対象としています。
当院の診療対象は16歳以上のため、小児科の診療は行っておりません。ご理解のほどよろしくお願い申し上げます。
開院以来、多くの方々にご利用いただき、2026年4月20日、当院は無事に開院5周年を迎える事が出来ました。
皆様に心より御礼申し上げます。
これからも安心して受診していただけるクリニックを目指して、スタッフ一同努力してまいります。
今後ともどうぞよろしくお願いいたします。
【年末年始休診のお知らせ】
2025年12月29日(月)~2026年1月3日(土)の診療を休診とさせていただきます。
2025年の最終診療日は12月27日(土)です。
2026年は、1月5日(月)より診療を開始いたします。
皆様には大変ご不便をおかけいたしますが、ご協力のほどよろしくお願い申し上げます。
休診期間
2025年12月29日(月)~2026年1月3日(土)
〒470-0126 愛知県日進市赤池町屋下308-1

駐車場16台完備
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 9:00 - 12:30 (最終受付12:00) |
● | ● | / | ● | ● | ★ | / | / |
| 15:30 - 19:00 (最終受付18:30) |
● | ● | / | ● | ● | / | / | / |
★…9:00 - 13:00(最終受付12:30) [休診日]水曜、土曜午後、日曜、祝日
ふくおか内科クリニックの特徴
親切・丁寧な診療と、
分かりやすい説明を心がけます

女性医師
在籍

FEATURE 01
2名の医師の知識や経験、
得意分野を活かし、
専門医療と
プライマリケアを提供
糖尿病・甲状腺・内分泌疾患の専門医である院長と一般内科を担当する副院長の2名の医師による、身近で、かつ専門性の高い医療を提供いたします。(女性医師をご希望の場合には、お声掛けください。)

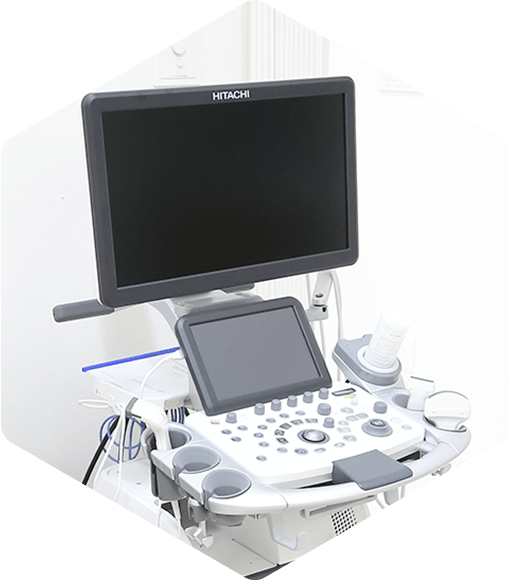
FEATURE 02
充実した医療設備、
様々な機材の導入
患者さんの通院の手間を軽減し、かつ専門性の高い医療を提供するため、HbA1cや甲状腺機能など、各種生化学検査結果が当日中に分かる検査機器や、超音波検査装置など、様々な医療設備・機材を導入しています。
バリアフリー
設計の院内
安心の環境
FEATURE 03
快適な環境のもとで、
質の高い医療を
提供します
患者さんに安心、そして快適に過ごしていただくために、院内は全てバリアフリー設計とし、強力な空気清浄システムの導入や、患者さん・スタッフの動線の工夫など、ウイズコロナ・アフターコロナの時代に、安心して受診いただける環境作りを心がけています。
アクセス
良好
徒歩でも車でも
通院しやすい立地です

駐車場16台完備

平針駅から
徒歩4分

高針ICから
車で約5分

植田ICから
車で約5分
共に歩む
医療
糖尿病をはじめ、脂質異常症(高脂血症)や高血圧症などの生活習慣病については、
医師や療養指導士、管理栄養士などとの対話を通じ、
無理のない生活習慣の見直しから開始し、患者さんと一緒に治療方法を考えます。


『 糖尿病治療の基本 』

ご挨拶 GREETING
様々な場面で、皆さんが安心して受診していただける
運営を心がけて参ります
糖尿病・内分泌・総合内科の専門医である院長と、内科医として経験を積んだ副院長が協力して、糖尿病や脂質異常症などの代謝性疾患やバセドウ病や橋本病などの甲状腺・内分泌疾患を中心に、風邪や腹痛、高血圧症など、内科一般の診療を行い、地域の皆さんの健康のお役に立てるクリニック運営を心がけて参ります。
末永くご愛顧のほど、よろしくお願いいたします。
院長
福岡 一貴
Kazuki Fukuoka
診療案内
糖尿病内科
糖尿病の治療では、患者さんやご家族の生活が、糖尿病によって損なわれないように備えることを目的としています。当院では、日本糖尿病学会専門医や看護師、管理栄養士、薬剤師などのスタッフが一丸となり、患者さんのサポーターとして診療を行います。
甲状腺・内分泌内科
近年、人間ドックや検診で、甲状腺の疾患を指摘される方は少なくありません。当院では、甲状腺ホルモン検査や、超音波検査など様々な検査を行っておりますので、気になる症状がある方はご相談ください。